心不全にならない方法を教えます
第85回日本循環器学会学術集会 市民公開講座「心臓病の予防」(2021年3月28日 オンライン開催)
主催:第85回日本循環器学会学術集会、日本心臓財団
協賛:第一三共株式会社
心不全にならない方法を教えます
小室 一成 先生 (東京大学 循環器内科 教授)
■ 心不全が大きな問題になっている
現在、日本には心不全の患者さんが約120万人いるといわれています。人口の減少に反して心不全患者が増え続けているこの状況は、「心不全パンデミック」と呼ばれています。
背景にあるのは高齢化です。心不全は高齢者の病気で、64歳以下の患者数は10万人あたり20人ほどですが、65歳以上になるとその数は10倍以上に跳ね上がります。世界のなかでも超高齢化の先頭を走っている日本では心不全が多いのも必然といえます。
心不全は、さまざまな循環器疾患が最後にたどり着く終末像でもあります。その一つが、心臓の弁がうまく開いたり、閉じたりしなくなる「弁膜症」です。患者数は約200万人といわれ、その数は高齢化に伴いさらに増加しています。また、心臓を養っている冠動脈が細くなったり、詰まったりすることによって起こる「虚血性心疾患」(約80万人)、心臓の心房が細かく震えた状態になる「心房細動」(約80万人)という不整脈もそうです。心房細動は、脳梗塞の原因として有名ですが、実は心房細動から脳梗塞を発症するより、心不全になる人の方がはるかに多いといわれています。「高血圧」(約4,300万人)や「先天的心疾患」(約40万人)からも、心不全にたどり着くケースが多くあります。
さらに、最近注目されているのが「がん」です。かつては「不治の病」といわれたがんも、治療の進歩により、なっても長生きできる、中には治る時代になりました。現在では、ほとんどのがん種で生命予後が伸び、全がんの5年生存率は68.6%まで伸びています。一方で、多くの抗がん剤には、心臓を傷害する副作用(心毒性)があるため、治療中や治療後に、心不全を発症する人が増えています。心不全の4年生存率は55.8%とがんより低く、こうしたことからも、心不全はがん以上に怖い病気だといえます。
■ 心不全にどうしてなるの?
心不全には、心臓から血液を送り出すはたらき(収縮機能)が低下するタイプと、心臓に血液を取り込むはたらき(拡張機能)が低下するタイプがあり、前者を収縮不全(HFrEF)、後者を拡張不全(HFpEF)と呼びます。なぜ収縮や拡張が悪くなるかはわかっていません。
一般的に、心不全は収縮不全が原因と考えられがちですが、最近の研究では、高齢者の心不全の多くが、拡張不全タイプであることが明らかになりました。拡張不全は、収縮機能が保たれているため、普段は症状が現れにくく、通常の検査でも見つかりにくいのが特徴です。また有効な治療薬がなく、予後も収縮不全と同じくらい悪いと報告されています。
心不全は、弁膜症や心筋梗塞などの心臓の病気によって心臓の壁にストレスがかかり、その壁が厚くなった状態(心肥大)から始まります(図1)。
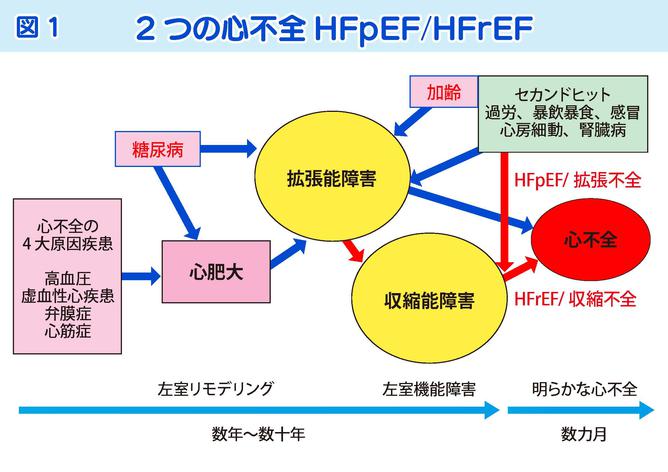
肥大した心臓は、収縮機能は保たれていますが拡張機能は低下しているので、そこに過労、暴飲暴食、感冒、心房細動、腎臓病といったきっかけ(セカンドヒット)が加わると拡張不全を発症します。さらに長期間ストレスがかかっていると収縮機能も傷害され収縮不全を発症します。とくに糖尿病の人や高齢者では拡張機能が低下していることが多いので、すでに絶壁に立っているようなものです。過労、暴飲暴食、感冒といったちょっとしたストレスが加わると崖から落ちる、つまり、心不全になってしまうわけです。
心不全になって入院しても、多くの人は治療がうまくいき退院できます。しかしそれは症状が改善しただけであって心不全が治ったわけではなく、慢性心不全へと移行したのです。つまり心不全は治らないので、心不全にならないといった「予防」が重要なのです。
■ どうすれば心不全を予防できるか?
心不全には、A~Dの4つのステージがあり(図2)、それぞれのステージに進まないように予防することが可能です。つまり、予防のチャンスが4回あります(図3)。
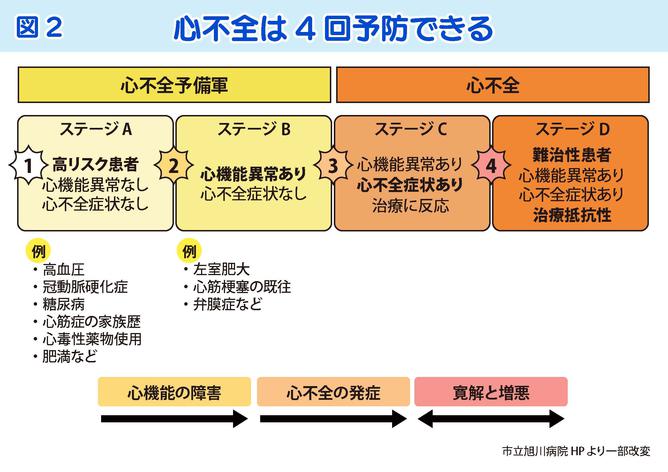

ステージAの人とは肥満・糖尿病、脂質異常症、高血圧といった心臓病になるリスクが高い人であり、ステージAに進まないためには、よい生活習慣(運動・肥満予防、禁煙、減塩・節酒など)を身につけることが重要であり、それが心不全予防の第一歩です。ステージBは、心筋梗塞や弁膜症といった心臓病になってしまった人です。生活習慣の改善と適切な治療を勧めています。
たとえステージBになってしまっても、生活習慣の改善と適切な治療によって、次のステージC に進む、つまり心不全の発症を防ぐことができます。たとえば心筋梗塞などの虚血性心疾患では、経皮的冠動脈インターベンション(PCI)によって狭くなった冠動脈を拡げる治療を行います。また、心房細動ではカテーテルアブレーションで肺静脈の周辺を焼灼することにより根治できるようになりました。弁膜症も、近年は開胸手術だけではなく、カテーテルで治療できるようになりました。短時間で済み侵襲も少ないことから、高齢者に行われるようになってきています。
もし心不全になってしまい入院したとしても、大半の人は歩いて退院できます。しかし、心不全の特徴はまたすぐに息苦しくなることです。これを急性増悪といいますが、入退院を繰り返すたびに全身状態が1段階ずつ低下していき最終的には命を落としてしまいます。ですから、ステージDでは、二度と急性増悪しないようにすることが大切です。適度な運動を行い、塩分や飲水過多を避けるほか、自己判断で薬をやめたりしないようにしましょう。
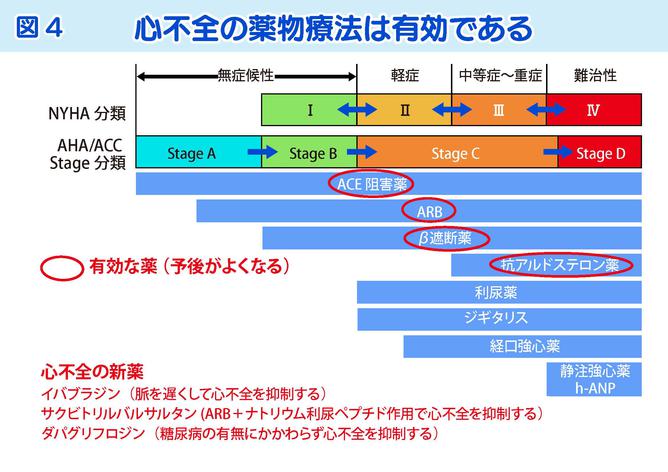
心不全の薬は長らく3種類(ACE阻害薬/ARB、β遮断薬、抗アルドステロン薬)だけだったのですが、最近、20年ぶりに新しい薬が3つも登場しました。これらを適切に使うことで、急性増悪を防ぐことが大切です(図4)。
■ 私は心不全じゃないか?
心不全が疑われる症状として、典型的なものが息切れとむくみです。高齢者は、年齢のせいで息切れやむくみが起こる場合もありますが注意していただきたいのは「変化」です。
息切れやむくみに関して、2,3月前と比べて、急激な変化を感じたら(図5)、年のせいと放置せず、早めに受診していただきたいと思います。

心不全の診断には、心臓から分泌されるホルモンの一種である脳性ナトリウム利尿ペプチド(BNP)の測定が有効です。BNPは心臓にストレスがかかったときに出るホルモンで、診断のためのよいマーカーです。
まとめとして、超高齢社会になり心不全患者が増えています。心不全の予後はがんよりも悪く完治は困難ですが、がんと違う点は「予防ができる」ことです。予防のチャンスはステージ毎に4回あり、生活習慣の改善と適切な治療が基本になります。早めに変化に気づき、心不全が疑われればBNPを測りましょう。心不全を理解し予防に努めてください。