耳寄りな心臓の話(第19話)『小児の心臓を襲う川崎病』
『小児の心臓を襲う川崎病 』
川崎富作 、1967
川田志明(慶應義塾大学名誉教授、山中湖クリニック理事長)
病名に人名のついたものは少なからずありますが、日本人では慢性甲状腺炎の橋本病、脈なし病の高安動脈炎のほか、活躍中の方では小児熱性疾患の川崎病があげられます。公害によるいわゆる川崎喘息とは無関係で、猩紅熱に似ているものの紅斑の異なる粘膜皮膚リンパ節症候群として独立した疾患とされ、乳幼児ながらもかなりの頻度で冠動脈瘤を形成し、中には心筋梗塞を起こし死亡することもある油断のならない病気です。
後に川崎病と呼ばれるようになるまでには大学や大病院の旧弊の壁を打ち砕く奮戦と地道な努力がありました。発見以来半世紀がすぎた現在でも年間1万人近くの乳幼児に新たな発症があり、早期の診断治療によって心障害の後遺症は幾分少なくなっていますが、原因は不明のままです。
ケン玉おたくの富作少年
1925(大正14)年、浅草生まれの生粋の江戸っ子で、裕福になってほしいとの願いを込めて「富作」と名が付けられたものの、子供の頃は腕白でベーゴマ、メンコ、ビー玉などなんでもこなしたようです。中でも富作少年のケン玉は名人芸とも言えるほどの腕前で、後年海外の学会に招かれた折にも講演の後に妙技を披露したほどといいます(図1)。
医学の世界に進んだのは7人兄弟のうち一人ぐらいは医者になってほしいという母親の願いがあってのことでした。あまり勉強が得意でもないのに医者を目指すことになり、当時の戦時下で軍医を速成するために作られた専門部に滑り込んだのだそうです。
しかし、卒業する前に終戦を迎え、軍医になる宿命から開放されて小児科に入局することになります。専門を選ぶのにはっきりとした意思があったわけではなく、インターン実習で各科を回るうちに血を見るのは苦手だから外科はやめようなどと消去法で小児科に決めたようで、入局の翌年には早く実地を学ぼうと日赤中央病院に勤務しました。
戦中戦後のひどい栄養状態が子供たちの体に様々な悪影響を与えているのを日々の臨床で実感し、多くの診療経験を積み重ねた10年ほどの後に、教科書にも載っていないような新たな小児の病気と遭遇したのです。これが川崎病発見の発端となりました。
特異な熱性疾患との遭遇
1961年(昭和36年)の正月5日に高熱と頸部リンパ節の腫脹、唇の紅潮とイチゴ舌、全身の発疹、眼の充血、手足の硬性浮腫を呈した4歳の男児が入院し主治医となりました。小児では比較的ポピュラーな溶連菌感染による猩紅熱に似ているものの発疹の性状が異なり、血液検査でも特別な変化がなく、男児は熱病から回復したことで「診断不明」のまま退院となりました。その翌年の当直の夜に急患で来た子供の症状を見て、思わず「アッ!」と驚いたとのことです。一年前の子供と同じ症状であり、この時に今までの医学書に書かれていない病気の可能性があると確信されたそうです。
その後も看護師たちが「川崎先生の患者さんだ」と発疹の子供を連れてきてくれるようになり、最初の発表から5年間で経験した50例をまとめ「指趾の特異的落屑を伴う小児の急性熱性皮膚粘膜淋巴節症候群(MCLS)」として発表しました。小児科学会との運営方針での対立から退会していたこともあって、小児科領域とは限らない『アレルギー』誌への投稿となったものですが長文の原稿で、しかも自費による別刷りカラー写真つきでした。
新しい疾患として注目してくれる仲間も多い中で、大学や大病院の小児科からは猩紅熱の非定型例ではないかとか、薬剤アレルギーによる多形滲出性紅斑すなわちスチーブンス・ジョンソン症候群の軽いものではないかなどとの反論が相次ぎました。
驚きの冠動脈瘤
紆余曲折はありましたが、1970年になって厚生省の班会議が結成され、全国調査が行われたことで1,857例中26例もの突然死のあることがわかり、これは大変な病気だということで俄然社会の注目を浴びることとなりました。その剖検例のすべてに冠動脈瘤が認められ、心筋梗塞による心臓死が明らかになったのです(図2)。
その後、1974年には小児英文誌に報告して世界的にも反響を呼ぶこととなり、1978年には川崎病としてWHOの疾病分類に採用され、翌年には小児科で有名なネルソンの教科書にも掲載され、ようやく国際的な市民権を得ることができました。1982年には日本心臓財団の計らいで「一口千円」国民募金が行われて研究費を集めることとなり、財団内に「川崎病原因究明委員会」が発足し、10年間継続しました(図3)。こうした日本心臓財団の活動は国民の大きな関心を呼び、厚生省、文部省で発足した川崎病研究班の研究費が増額されるという効果を生みました。
一方、1975年には川崎病の重大な後遺症である心筋障害例には冠動脈バイパス術が行われましたが、この時には小児自身の血管では細すぎるということで母親の下肢静脈が移植されました。その後も同様の手術が全国で450例以上に実施されましたが、1983年頃からはアスピリンとγグロブリンの大量療法が応用されたことで心筋障害例も急減しています。
全国調査によれば1979年(昭和54年)、1982年それに1986年に流行があり、その後も年間1万人近くの小児が新たに発症しております。最近の一年間でも、3歳末満が68%を占め、急性期の心障害は巨大冠動脈瘤84人(0.4%)などを含め14%にみられましたが、7か月以降の慢性期後遺症は4%に減少し死亡例は8人にとどまりました(図4)。
1961年(昭和36年)の第一例が4歳男児だったのですから、すでに50歳を越す年齢になっており、これからは生活習慣病としての動脈硬化がどのように関係するかを見極める必要があります。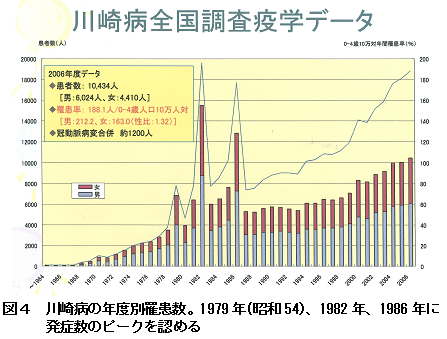
この35年間に20万人以上の小児が罹患し、現在でも年間約1万人が罹患している川崎病も、新しい病気として認知されるまでに国内で9年、海外では17年を要しましたが、早期の診断治療法の開発によって多くの患児が心臓病から救われたことになります。
これらは、幾多の困難と戦いながら、W・オスラー先生の『臨床医学は科学に根差した実技である』を胸に「真理は勝つ」と純粋を貫き誠実に臨床に取り組んできた川崎富作先生の地道な汗の結晶だったのです。因みに、オスラー先生(1849-1919)は米国のジョンズ・ホプキンズ大教授を経て英国のオックスフォード大教授をつとめた医学者で、狭心症の権威であり医学史家としても有名でした。(朝日新聞・仕事力・「我が『純粋』を貫くこと」川崎富作が語る仕事①~④、2009. 3-4を一部参照しました)。
参考:川崎病全国調査最新データ