第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
心筋梗塞や狭心症などの冠動脈疾患の治療には、薬物治療のほか、外科的な冠動脈バイパス術(CABG)、内科的手技である冠動脈インターベンション(PCI)がある。PCIとは、血管内にカテーテルを挿入して病変部に到達させ、詰まった部位をバルーンなどで機械的に広げるという治療法だが、近年、このPCIがめざましい進歩を遂げ、冠動脈疾患治療の主役になってきた。代田浩之氏は、PCI初期のバルーン拡張術から最新の薬剤溶出ステントにいたる技術的進歩のあとをたどり、PCIの有効性、安全性が向上したことを示すとともに、虚血性心疾患患者の長期予後を改善するためには動脈硬化を抑制する薬物治療も重要と強調した。
冠動脈インターベンション(PCI)の登場――バルーン拡張術がPCIの時代を切り拓いた

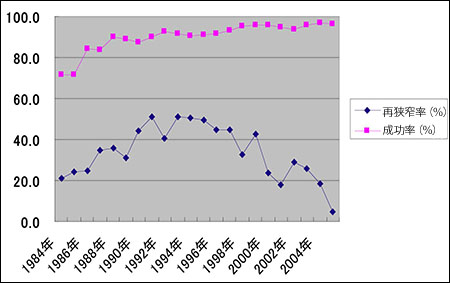
図2.順天堂大学におけるPCIの成功率と再狭窄率
心臓は冠動脈によって囲まれており、そこから血液を供給されているが、この冠動脈の狭窄または閉塞により血液不足(虚血)となる疾患が冠動脈疾患である(虚血性心疾患ともいう)。冠動脈の狭窄により一時的に胸痛をきたす疾患を狭心症、冠動脈血流が途絶し組織が壊死する疾患が心筋梗塞である。冠動脈疾患のなかでとくに生命が危険にさらされるのは、発症直後の心筋梗塞と症状が急速に増悪する狭心症(不安定狭心症)であり、これらをひとまとめにして急性冠症候群(ACS)と呼んでいる。冠動脈疾患に対しては薬物治療、カテーテルを用いるPCI、外科手術によるCABGなどが行われるが、近年とくに技術的進歩が著しく、適応が拡大しているのがPCIである。
PCIは、かつては経皮的冠動脈形成術(PTCA)と呼ばれていた。その歴史は1977年にスイスで第1例目が実施された冠動脈狭窄のバルーン拡張術に始まる(図1)。これをきっかけとして、カテーテルを用いるさまざまな治療法が登場した。カテーテル先端に取り付けたカッターにより隆起血管壁の動脈硬化を切除する方向性冠動脈粥腫切除術(DCA)、硬くなった狭窄部や閉塞部をダイヤモンドカッターで掘削するロータブレータなどが1980年代に開発され、さらに90年代初めにはステントと呼ばれる金属の筒を用いた形成術も開発された。こうした多様な技術の開発により、PCIの成功率は向上し、治療が困難な複雑な病変もPCIで治療できるようになった。ちなみに順天堂大学循環器内科におけるPCIの初期成功率をみると、1980年代半には70%強であったが、1990年代には90%以上に上昇している(図2)。
PCIの技術的進歩――薬剤溶出ステント(DES)により再狭窄率が著明に低下
PCIにより冠動脈病変の治療は進歩したが、当初からアキレス腱といわれていた再狭窄の問題は未解決のままであった。PCIは機械的な血管形成技術であり、血管に傷をつけることが避けられない。傷がつけば、その部位に血栓が形成されたり解離が生じたりして再度閉塞するおそれがある。長期的には組織のもつ傷害修復作用も血管壁を肥厚させる方向に働く。PCIに成功しても、その後半年から1年の間に多くの症例が再狭窄をおこすのはこのためである。一般に治療後6ヵ月間の再狭窄率は40~50%といわれたが、順天堂大学循環器内科でも90年代半ばまでは同じ状況であった(図2)。
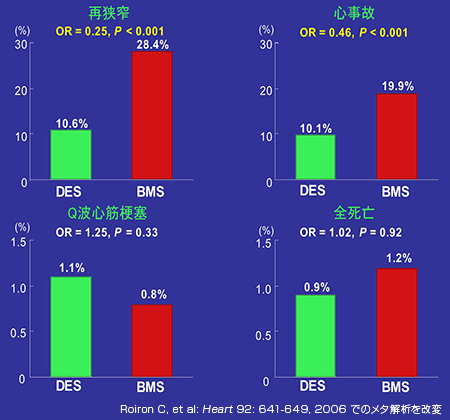
この状況に変化をもたらしたのは前述したステント留置術である。ステントは拡張した内腔を保持するため血管壁に留置する金属製の細長い円筒である(図1)。ステントの導入により再狭窄率は20~30%に低下した。しかし、ステントを用いても再狭窄を完全に抑制できるわけではない。ステントは血管を機械的に支持するが、組織の増殖反応を抑制することはできないからである。この問題に対処するには、細胞増殖抑制作用をもつ薬物を局所に投与する必要があるが、その手段として開発されたのが薬物をコーティングした薬剤溶出性ステント(DES)である。DESは欧米で最初に臨床応用され、日本でも2004年に保険適応が認可された。現在国内で使用されているのは免疫抑制薬シロリムスをコーティングしたDESである。DESによって再狭窄率は著明に低下した(図3)。再狭窄率は在来型ステントで28%であったが、DESでは10%に低下した。また、治療直後の心事故もほぼ半減することが明らかになった。
心筋梗塞は動脈硬化プラークの破綻から発症する
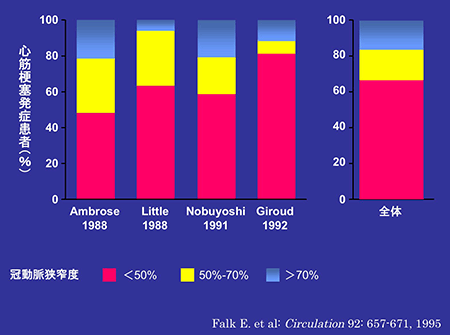
DESによる再狭窄率の低下を含め、PCIの進歩は、狭心症、心筋梗塞への短期的治療の成績を著しく改善した。それでもなお未解決の問題が残された。長期的な心筋梗塞発症率や死亡率は低下しなかったのである(図3)。それまで、冠動脈病変の重症度は病変の数や狭窄度によって評価されており、個々の病変についていえば、狭窄度が高いほど心筋梗塞発症リスクも高いと考えられていた。ところが1980年代後半から、この定説をくつがえす成績が次々に報告されることとなった(図4)。これらは心筋梗塞をひきおこした冠動脈病変の狭窄度を調査した成績である。狭窄度は冠動脈造影検査で測定し、病変部の血管径がその近くの正常部位に比べどの程度減少しているかをパーセントで表したものであるが、これらのデータが示したのは、大部分の症例が比較的軽度な狭窄病変から心筋梗塞を発症したことである。その後の研究から、心筋梗塞発症の主な成因は動脈硬化プラークの破綻とそれを引き金としておこる血栓性閉塞であることが明らかになった。つまり、病変部の狭窄度よりも、そこに形成されているプラークが破綻しやすいかどうかが重要と考えられるようになったのである。
不安定プラークの診断と治療が焦点に
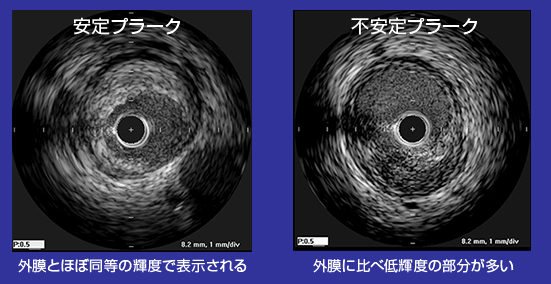
図6.プラーク体積の平均変化率――ESTABLISH試験
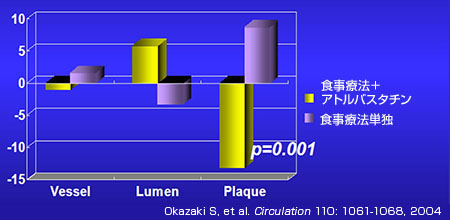 図7.スタチン投与によりプラーク面積が減少した症例――ESTABLISH試験
図7.スタチン投与によりプラーク面積が減少した症例――ESTABLISH試験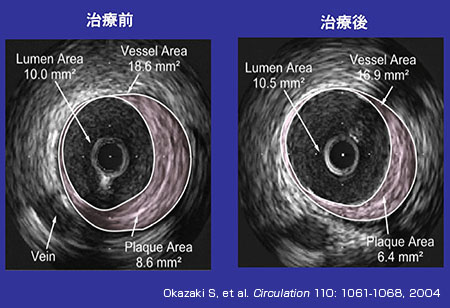
プラークは内部に多くの脂質を蓄積し、表面を覆う線維性皮膜が薄いほど破綻しやすいが、こうしたプラークの性状は血管像を“影絵”としてとらえる造影検査でとらえることはできない。そこで、血管壁プラークの大きさとともに性状を評価する検査法が必要となり、血管内超音波(IVUS)、血管内視鏡などの新しい方法が開発され、すでに臨床応用されている。
IVUSによって、プラークの断面積とともに軟らかいか硬いか、石灰化がどの程度進行しているかを把握することができる(図5)。このような検査を多数例に行った結果、破綻しやすいソフトプラーク、つまり不安定プラークは同じ人に集積する傾向があることも明らかになった。1カ所に不安定プラークが存在することは、他の部位にも類似の病変が生じやすいことを意味しており、ひとつの病変をPCIで治療しても、他の部位で心筋梗塞がおこるリスクを抑えることはできないであろう。そのリスクを抑制するためには、プラークの性状を安定型に変化させる必要があるが、最近の研究から、それにはコレステロール低下療法が有効であることが明らかになってきた。
コレステロール低下療法の有効性をIVUSで検証した成績は欧米でもいくつか報告されているが、国内では代田氏らによってACS患者を対象とする臨床試験が行われた。この試験では食事療法にスタチンを併用した群と食事療法単独の群でプラーク体積の変化を6カ月間追跡した結果、食事療法単独群ではプラーク体積が増加したのに対し、スタチン併用群では著明に縮小することが確認された(図6)。スタチンによりIVUS所見が改善した症例を図7に示すが、プラークの変化が明瞭にとらえられている。
代田氏は最後に、「PCIの進歩は冠動脈疾患の治療成績を向上させたが、同時にそれは不安定プラークの診断と治療の重要性を浮き彫りにする過程でもあった」と総括し、「動脈硬化性病変の診断法と治療法を革新する努力が現在も続いている」と述べた。
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」