第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
近年、抗不整脈薬のさまざまな問題点がクローズアップされてきたが、逆に急速な進歩を遂げてきたのがペースメーカーやカテーテルアブレーション、除細動といった非薬物療法である。不整脈治療における非薬物療法の専門家である沖重薫氏は、不整脈の種類による非薬物療法の適用の現状や残されている問題点について概説し、併せて薬物治療との併用意義について語った。
不整脈の確定診断には心臓電気生理学検査が有用
沖重氏はまず、不整脈の確定診断や治療のために重要な検査方法である心臓電気生理学検査について解説した。心臓は、自ら規則的に電気を発生し、その刺激によって心臓の筋肉を拍動させている。不整脈はこの電気回路に何らかの異常が起こった状態である。心臓電気生理学検査では、血管を通して心臓のなかに電極カテーテル(先端にセンサーのついたケーブル)を挿入し、そこから電気を流して人為的に心臓を刺激し、頻拍発作を誘発する。その誘発した不整脈を解析し、確定診断などが行われる。
この検査では、原因不明の失神・心停止から蘇生した患者の原因検索、通常の心電図・ホルター心電図ではなかなか捉えられない不整脈の発見、不整脈の機序の解明、重症度や薬効の評価、そして非薬物療法の適用決定などが可能であるという。
不整脈の種類による治療法の選択と問題点
不整脈は心拍数によって徐脈性不整脈と頻脈性不整脈に分類され、それぞれ治療方法が異なる。通常、安静時の脈拍は50~100拍/分程度だが、それ以下の遅い不整脈、または一過性に数秒間心停止するような不整脈が徐脈性不整脈である。徐脈性不整脈には今のところあまり有効な薬物がなく、治療にはペースメーカーの植え込みが行われることが多い。ペースメーカーの植え込みでは、鎖骨後方の皮下にデバイス本体が設置され、本体に付いているリード線は血管を通して心臓のなかに留置される。そのリード線の先端のセンサーが24時間365日心臓の活動を監視し、脈が遅くなり始めるとデバイス本体から電気を流して拍動を起こさせ、規則的な脈拍を保持するという仕組みになっている。病態に応じてデバイスのコンピュータ設定を変更することもでき、最近ではレートレスポンス機能といって、患者の動作による脈拍数の変動をセンサーが感知する機能を内蔵した、より完成度の高いものも開発されている。
ただし、ペースメーカー治療はあくまでも対症療法であり根治療法ではない。また、MRIや携帯電話などの電磁波による干渉、故障の危険性、バッテリーの消耗、バッテリー交換のための手術時の合併症といった問題が残っており、徐脈性不整脈の完璧な治療法というわけではない。
 一方、脈拍が100拍/分以上の頻脈性不整脈は、動悸発作、失神、さらには心停止の可能性もある危険性の高い不整脈である。頻脈性不整脈に対しては、まず抗不整脈薬による治療が行われる。そこで効果が不十分な場合に、カテーテルアブレーション治療に移行することになる。本治療法は、血管を通して心臓の中にカテーテルを挿入し、その先端のチップから高周波エネルギーなどの熱を出し、不整脈の原因となっている部位の心臓組織を焼灼してしまうという根治療法である(図1)。最近では、より深い病変部の治療を可能にする水冷式のものや、熱ではなく液体窒素によって病変部を冷凍・壊死させるものなど、新たな機能をもったシステムが開発されており、現在、日本でも承認審査が行われている。
一方、脈拍が100拍/分以上の頻脈性不整脈は、動悸発作、失神、さらには心停止の可能性もある危険性の高い不整脈である。頻脈性不整脈に対しては、まず抗不整脈薬による治療が行われる。そこで効果が不十分な場合に、カテーテルアブレーション治療に移行することになる。本治療法は、血管を通して心臓の中にカテーテルを挿入し、その先端のチップから高周波エネルギーなどの熱を出し、不整脈の原因となっている部位の心臓組織を焼灼してしまうという根治療法である(図1)。最近では、より深い病変部の治療を可能にする水冷式のものや、熱ではなく液体窒素によって病変部を冷凍・壊死させるものなど、新たな機能をもったシステムが開発されており、現在、日本でも承認審査が行われている。一方で、カテーテルアブレーション治療にもいくつか問題が残されている。重篤な合併症による死亡、あるいは正常な心臓の電気回路を障害してペースメーカーに移行せざるを得なくなることがあり、再発率も数%ある。さらに、アブレーション治療が不完全だった場合、抗不整脈薬との併用が必要になることもあり、実際には、薬物治療と非薬物療法の併用が、臨床上、多く行われているのが現状だという。
心臓突然死の原因と予防法
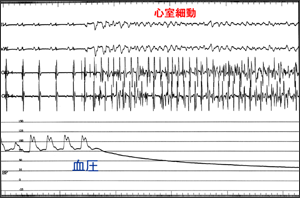 次に心臓突然死についてだが、その原因には、(1)心室細動、(2)心筋梗塞などによる心破裂、(3)広範囲急性心筋梗塞、(4)重症肺梗塞症(エコノミー症候群)、(5)大動脈解離、などがある。なかでも心室細動が起こると、血圧は急速に下降し、数秒のうちにショックを起こす。このため一刻も早い除細動が必要になる(図2)。
次に心臓突然死についてだが、その原因には、(1)心室細動、(2)心筋梗塞などによる心破裂、(3)広範囲急性心筋梗塞、(4)重症肺梗塞症(エコノミー症候群)、(5)大動脈解離、などがある。なかでも心室細動が起こると、血圧は急速に下降し、数秒のうちにショックを起こす。このため一刻も早い除細動が必要になる(図2)。心室細動のような致死性の不整脈には、薬物治療やカテーテルアブレーションが適用になる場合もあるが、通常は確実に不整脈を止めることができる植え込み型除細動器(ICD)が用いられる。ICDはペースメーカー同様、先端にセンサーのついたリード線を心臓のなかに留置して監視し、不整脈が起こったら自動的に電気ショックを与え、脈拍を立て直すというものである。このICDの効果については、致死性の不整脈患者を対象とした日本のデータから、ICDの植え込みにより死亡が回避されることが示されている。
しかし、ICDにもいくつかの問題点がある。ひとつは誤作動である。正常な心拍にもかかわらず、不整脈と誤って認識されることにより電気ショックが発動されてしまうことがある。これは患者本人の衝撃が大きく、さらに強い電流によって心臓の筋肉が障害されることもある。また、たとえ正常な作動であっても頻繁に作動すると、バッテリーの消耗や患者のQOL低下を招く。そこで、少しでも発作回数を減らすために、抗不整脈薬が強い味方になるという。抗不整脈薬を併用することで、完璧ではないまでも発作回数が抑えられ、患者の苦痛を軽減することができるからだ。
最後に沖重氏は、「多くの場合、不整脈治療の第一の選択肢は薬物治療だが、今後、不整脈の種類によっては非薬物療法との併用が増えていくのではないか」との考えを示し、講演を締めくくった。
【目次】
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」