第1回 「アブラと動脈硬化をEBMから検証する」
山田氏は、高脂血症の診療のあり方を中心に述べ、目的は粥状動脈硬化症による臓器障害の予防と治療にあり、治療にあたっては血清脂質だけでなく、動脈硬化を促進する他の危険因子の治療あるいは是正を含めた総合的なケアが重要であると指摘した。
たいていのヒトはLDL-C過剰状態だが治療の必要なレベルは別
われわれの体内では、過剰な糖分はグリコーゲンとして、過剰な脂肪は中性脂肪として蓄積されるが、過剰なコレステロールは蓄積される良いシステムがない。したがって血中LDL-Cがある一定以上になれば、常に過剰状態ということになる。また、ノーベル医学賞を受賞したゴールドスタインとブラウンのLDL受容体研究によると、ヒトの生体機能維持に必要なLDL-Cは30~50 mg/dL程度にすぎず、このレベルは非常に低脂肪の食習慣を持つ民族や新生児に当てはまるという。つまりほとんどのヒトが普段からLDL-C過剰状態にあることになるが、このレベルですぐに心筋梗塞などの心血管イベントが発症するわけではない。治療の必要な「病的レベル」は別だと考えられている。日本動脈硬化学会のガイドラインでは、心血管イベントの発症が急速に増加する140 mg/dL以上を高LDL-C血症としている。高脂血症治療は血清脂質だけでなくトータルケアを
動脈硬化の原因である粥腫形成には血中LDL-Cが50 mg/dL以上であることが必須条件となるが、粥腫が成長するスピードを決める条件としては、コレステロールが取り込まれる血管の内壁、とくに内皮細胞の状態が関与していると考えられている。内皮細胞の状態を悪化させる因子としては、高血圧、糖尿病、喫煙、加齢などが挙げられていることから、山田氏は、「高脂血症の治療では血清脂質だけでなく、高血圧があれば血圧を下げる、喫煙習慣があれば禁煙するといった治療が必要」とし、トータルケアの重要性を強調した。危険因子の評価に基づくハイリスク患者の選択が重要
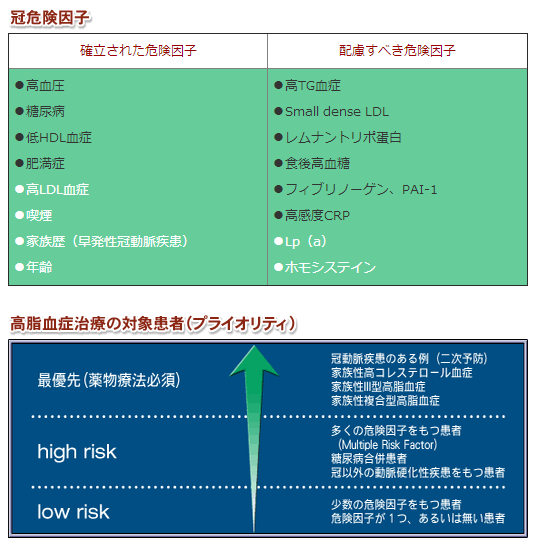
次に山田氏は、高脂血症診療の目的は粥状動脈硬化症による臓器障害を予防あるいは治療することにあり、その治療効果は心臓をはじめ脳、腎臓、下肢など全身の動脈に及ぶはずであると指摘した。また、臓器障害を起こす可能性の高いハイリスク患者を選択するには危険因子の評価が重要であるとし、冠危険因子としてすでに確立されているものと配慮すべき因子を示した(表)。配慮すべき危険因子のうち、高トリグリセリド(TG)血症は多くのデータの集積により確立された危険因子へと移行しつつある状況という。 日本動脈硬化学会のガイドラインでは、血清総コレステロール(TC)220 mg/dL以上を高コレステロール血症の診断基準としている。これについて、TC 220 mg/dLが動脈硬化性疾患の発症がほぼ2倍に増加するポイントであることや、人間ドックなど一次スクリーニングのデータからみても、この診断基準には妥当性があるとした。 さらに、J-LITにおいてLDL-C以外の主要冠危険因子が1つ増えるごとに心筋梗塞一次予防における相対リスク倍増が示されていること、日本動脈硬化学会のガイドラインが他の主要危険因子の数によって患者カテゴリー別に脂質管理目標値を定めていることを示したうえで、「リスクの層別化に応じた薬物療法の優先順位を考える必要がある」と指摘した(図)。
その民族に適用できるかがEBMの必要条件
EBMについて、山田氏は「十分な科学的根拠に基づいた指導・治療が、患者さんにとって合理的な負担であり、無駄な負担とならない根拠となるもの」と位置づけた。コレステロールを例にとると、コレステロールは「高値になると動脈硬化を引き起こすが、治療によって抑制できる」という仮説に対し、数々の臨床試験の結果がEBMとなってきたことを概説した。さらに、自身が主任研究者を務める2型糖尿病患者を対象とした大規模前向きRCT(Japan Diabetes Complication Study)と英国での同様な試験(UK Prospective Diabetes Study)における平均BMIの差異を示し、「EBMはその民族に適用できるエビデンスであることが重要である」と指摘した。 スタチン系薬剤によるコレステロール低下療法の心血管イベント抑制効果については多くのエビデンスがあるが、抗酸化ビタミン(ビタミンC、E、βカロチン)の効果は証明されていない。山田氏は、TCはそれほど高くないが心筋梗塞の既往や狭心症、糖尿病、高血圧などがありCHDによる死亡リスクの高い患者を対象に、スタチン系薬剤、抗酸化ビタミン、プラセボを組み合わせて平均5年間追跡したHPS(Heart Protection Study)の結果を紹介した。この試験でも、スタチン系薬剤投与群はプラセボ群に比べ全血管疾患による死亡および総死亡が有意に少なかったが、抗酸化ビタミン投与群ではそうした効果は認められなかった。この結果は「酸化と動脈硬化について、心血管事故の抑制に関してさらなる検討が必要であることを示唆するものである」という。 最後に山田氏は、高脂血症治療の有効性と安全性について言及し、虚血性心疾患の予防においては、スタチン系薬剤などの有効性がエビデンスとして確立されているが、脳血管障害の予防における有効性についてはまだエビデンスはないとした。また、安全性については、薬剤の常用量使用での安全性は確立されているが、常用量を超えた使用の安全性については、今後の厳密な評価が必要であると指摘した。 【目次】
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」