第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
心臓病や脳卒中のリスクである高血圧症。日々の血圧の変化は個人差があり、そのなかで、仮面高血圧や早朝の高血圧は非常に高いリスクを伴う。しかし、一般的にこれらの病態は患者自身、また医師にも認識されないままで放置されているケースが多いという。また、最近話題になっている睡眠時無呼吸症候群は夜間高血圧と関係があり、心血管病のリスクであると考えられている。苅尾氏は、これからの高血圧治療には、夜間・早朝を含めた24時間降圧、特に早朝の血圧コントロールが重要であると訴えた。
心臓病や脳卒中のリスクの高い仮面高血圧とは
普段の血圧は高いにもかかわらず診察室の医師の前では低い仮面高血圧は、患者自身どころか医師にも見過ごされてしまうケースが多いが、実は、心臓病や脳卒中と密接な関係があると考えられている。普段の血圧も診察室での血圧も正常という場合のリスクを1(基準)とした時、普段の血圧は高いが診察室での血圧は低いという仮面高血圧のリスクはその3.8倍になる。この仮面高血圧には大きく分けて次の3つのパターンがある。(1)早朝、起床後に血圧が異常に上昇する早朝高血圧、またの呼び名をモーニングサージ、(2)日中の仕事中に血圧が上昇するため、朝と夜の家庭血圧測定だけでは見過ごしてしまう可能性が高いストレス高血圧、そして、(3)就寝時中も血圧が下降しない、もしくは夜になって血圧が上昇してくる夜間高血圧である。夜間高血圧は、場合によってはその高血圧の影響が朝まで続き、早朝高血圧につながることもある。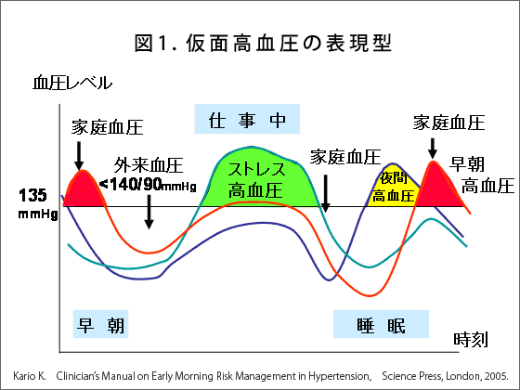
仮面高血圧のパターンとそのリスクを知る
起床後の早朝血圧と夜間最低血圧との差が大きいモーニングサージ群では、非モーニングサージ群と比べ、脳卒中を発症するケースが多く、そのリスクは2.7倍になる。また、起立時に血圧の上昇するタイプは脳卒中リスクである無症候性脳梗塞と関係があり、運動時や、ストレス時に血圧が上昇するタイプ、あるいは睡眠時無呼吸時の負荷で血圧上昇が起こるタイプは、血管壁の細胞の機能障害などを引き起こしたりすることで心臓病や脳卒中のリスクにつながる可能性がある。このような反応性に血圧が異常に上昇するタイプは、正常血圧の若年者であっても将来は高血圧症になる可能性のある前高血圧の状況にあると考えられている。一方、夜間高血圧は、朝に服用した降圧薬の効果が夜まで持続しない場合や、糖尿病、脳卒中、心不全、睡眠時無呼吸と いった病態が主な要因である。睡眠時無呼吸症候群と血圧、そして心臓への負担
睡眠時無呼吸症候群は高血圧と深い関係があると考えられている。重度の睡眠時無呼吸症候群(無呼吸・低呼吸>40回/時)の高血圧症患者は軽度(<5回/時)の患者と比べて、血圧を160/95mmHg以下にコントロールできている割合が約半分であることから、睡眠時無呼吸があると血圧のコントロールが悪いということがうかがえる。実際に苅尾氏らが酸素分圧のモニターを使用して睡眠時無呼吸と患者の血圧との関係をみてみると、無呼吸により酸素量が下がると血圧が上昇するというデータが得られた。無呼吸になると、酸素不足から二酸化炭素量が上昇するため交感神経系が緊張し、血圧の上昇だけでなく、血管の攣縮、心拍数の上昇が起こりやすく、それが心臓への負担となり、心肥大、心筋虚血、不整脈、心不全などを引き起こす可能性があると考えられる。また、無呼吸の発作の後、一気に息を吸うことになるため、胸腔内圧がマイナス60mmHgにもなり、その負担が、一晩で約300回心臓にかかる。睡眠時無呼吸による心臓への負担はこういった様々な機序によって起こると考えられている。ただし、睡眠時無呼吸症候群の人全員が心臓病や脳卒中のリスクが高いわけではない。実際にどのような特徴のある人がハイリスクになるかについてはまだ答えは出ていないが、前述のように、無呼吸時に血圧が一過性に上昇するタイプはハイリスクである可能性があるという。冬の月曜日の朝は要注意!
心臓発作や脳卒中は、午前中(午前6時~12時)に他の時間帯よりも多発している(図2)。 交感神経の指標である血中ノルアドレナリンが、朝に急上昇し、そしてもう一つ重要な、血圧上昇に関連するレニン・アンジオテンシンの値も朝方に高くなる。これにより、モーニングサージを引き起こしたり、ダイレクトに血管壁の細胞に障害を起こしたり、血管を攣縮したり、血小板を活性化し、血栓をできやすくしたりする。また、アンジオテンシンIIが、血栓の溶解を阻害する血液中のタンパク質・PAI-1を増加させ、血栓を溶けにくくしてしまう。 そういったことが心臓発作や脳卒中の発生につながると考えられる。 心臓突然死とモーニングサージの発生を週内変動でみると、どちらも月曜日が一番多く、日曜日が一番少ない。特にモーニングサージは、月曜日が日曜日の約2倍と倍増する。さらに、心臓突然死は寒い時期に多くなるという季節変動もある。これらのことから、冬の月曜日の朝に、心臓発作や脳卒中のリスクが最も高くなることがうかがえるので注意が必要だ。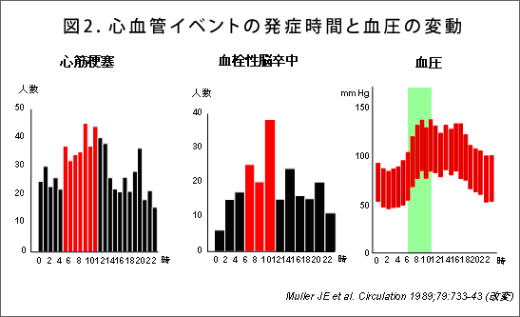
21世紀の高血圧治療には早朝の血圧コントロールが重要
苅尾氏らが行った多施設参加の試験(対象:治療中の高血圧患者)の結果によると、外来血圧140mmHg未満にコントロールされている患者の約半数は、早朝の家庭血圧が135mmHg以上の仮面早朝高血圧であり、外来での血圧が140mmHg以上の患者も含めると、実に6割ほどの患者が朝の血圧コントロールが不十分であった。 このことからも早朝の血圧をきちんと下げることが24時間の降圧を達成するための重要なポイントであることが分かる。そのための降圧治療としては、長時間作用型の降圧薬の処方、あるいは朝夕の2回処方が効果的である。さらに早朝の血圧上昇を抑えることを目的にした治療法として、朝方に上昇するレニン・アンジオテンシン系を抑制するような薬剤を就寝前に投与したり、心拍数を抑制する作用もあるカルシウム拮抗薬を投与したりといったことが挙げられる。 最後に苅尾氏は、夜間、早朝を含めた24時間降圧のためには、これらの方法を駆使して血圧をうまくコントロールする必要があることを強調した。
【目次】
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」