第2回 「心筋梗塞は予知できるか」

川名氏は動脈硬化と炎症マーカーの関係について講演し、「炎症のマーカーであるCRPの測定が心筋梗塞の予知に繋がる可能性がある」として、血液検査による心筋梗塞の予知の可能性について解説した。また、炎症に関係する物質の研究により「将来的には、炎症性疾患としての動脈硬化に対するターゲットを絞った治療法が開発されるかもしれない」と新たな治療法の開発に期待感を示した。
動脈硬化は慢性の炎症
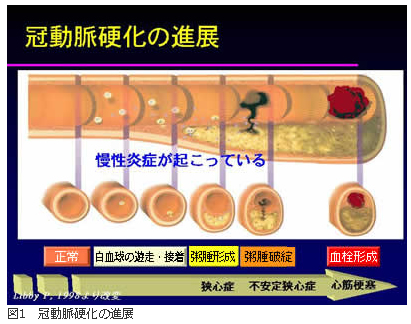
動脈硬化は、冠動脈内部にプラーク(粥腫)と呼ばれる固まりがつくられることから始まる。川名氏によると、動脈硬化の進展の過程をミクロのレベルでみると、意外にも慢性関節リウマチなどの慢性炎症疾患と共通した部分があり、「動脈硬化は慢性の炎症(図1)」といえるのだという。そもそも炎症とは、外傷を受けたり、細菌やウイルスが体内に侵入する際に起こる一連の防御反応を指す医学用語であり、ニキビやおできも炎症によって生じたものである。例えば外傷を受けた場合、壊れた組織の修復のために、周辺の血管が拡張し、血流が増加する。同時に血液成分の一部が血管壁を通じて血管の外へ漏出し、全体に赤くなったり(発赤)、膨張したりする。これは外傷のような急性の場合だけでなく、慢性の場合も同様で、慢性関節リウマチなどでは炎症反応はゆっくり進行する。
動脈硬化では、血管の内壁に慢性的に高い血圧で物理的な圧力がかかったり、コレステロールの刺激を受けたり、細菌やウイルスにさらされたりすると、血管壁の細胞が過剰な修復反応を起こし、プラークが形成されていく。これは炎症反応と共通するもので、「傷害反応説」と呼ばれている。
新しい動脈硬化危険因子-血中CRP値
こうした炎症反応の指標となる物質が、血中にあるタンパク質CRP(C-reactive protein)である。通常は0.3~0.4mg/dLが正常上限であるが、炎症反応が起これば増加し、肺炎で3~5mg/dL、重症の肺炎では10~20mg/dLの高い数値を示すことがある。近年、高感度の測定方法が開発され、0.1mg/dL以下でもhs(high sensitive)-CRPとして測定可能となり、重症肺炎のようにそれほど高値でなくても検査ができるようになった。こうしたことから、最近では、血中CRP値が動脈硬化の危険因子のひとつとして考えられ、マーカーとして利用されるようになっている。健常例でも血中CRP値が高いと心筋梗塞の危険率が増す
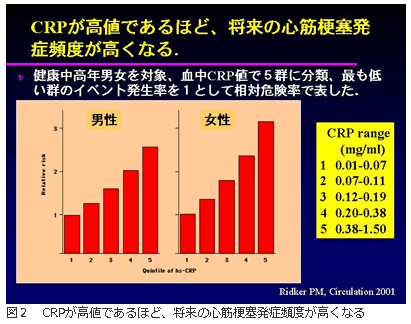
血中CRP値が心筋梗塞の危険因子であることは、疫学でも裏付けられている。川名氏によると、米国の健康な中高年では、男女共に血中CRP値が高い人ほど、将来の心筋梗塞の危険率が高くなっていた(図2,Ridker PM, Circulation 2001)という。また、従来の危険因子-血中の総コレステロール値やLDLコレステロール(いわゆる悪玉コレステロール)値などの高い人で、血中CRP値が高い人は、さらに危険率が高くなる結果となった。こうした調査結果をうけて、CDC(米国疾病管理・予防センター)とAHA(米国心臓協会)は、心血管疾患の初発予防のためには、血中hs-CRPは診療上最も有用な炎症マーカーであり、できれば2週間の間隔をおいて2回測定することが望ましいこと、CRP値が1mg/dLを超える場合は感染症の有無をチェックすること、などの勧告を2003年に出している。しかしながら、血中CRP値を下げることで心血管イベントが減少するという確たる証拠は得られていない点にも注意が必要である。
定期的な血中CRP値の測定が発症の予知につながる可能性も
健常例ではCRP値が心筋梗塞の発症のマーカーとなりうることがわかったが、既に心血管病と診断された場合はどうなのか。急性心筋梗塞になりやすい不安定狭心症と、比較的安定している安定狭心症とで検討した調査では、不安定狭心症では安定狭心症に比べて血中CRP値が上昇していた(図3)。つまり、血中CRP値が上昇している場合、心筋梗塞になりやすい不安定狭心症になっている可能性が考えられるのである。このことから川名氏は「CRP値が低かった患者さんで、急激にCRP値が上昇した場合には、心筋梗塞の発症に備えて十分なケアが必要」とし、狭心症患者に対する定期的な血中CRP値の測定が、心筋梗塞発症の予知につながる可能性を指摘した。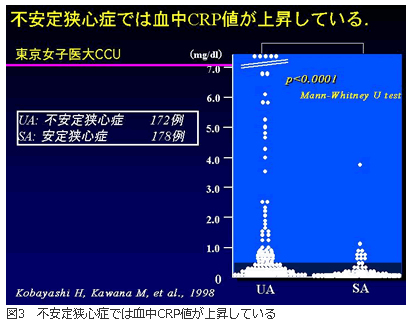
血中CRP値を下げる薬物治療
CRPは心血管病の起こしやすさを表すだけの単なるマーカーか、それともCRP自身が血管壁に作用するのかということは、臨床ではなかなか判断が難しいところである。基礎研究では、培養したヒト血管内皮細胞にCRPを添加したところ、細胞表面にICAM-1やP-セレクチンといった接着分子-血管壁に白血球などの物質をくっつける糊のような役割を果たす物質-の発現が増加した。このことから川名氏は「接着分子は動脈硬化の初期に現れる物質であり、これが増えたということは、CRP自身が直接的に何らかの悪い役割を果たしていることも考えられる」とし、CRP自身が作用する可能性を示唆した。では、血中CRP値を下げる薬物治療はあるのか。残念ながら、現時点ではhs-CRP値を特異的に下げる治療法は確立されていない。しかし、鎮痛薬アスピリンや高脂血症治療薬スタチンなどでは可能性が示唆されている。例えばアスピリンの場合、血中CRP値が高い健常男性に対してアスピリンを投与すると、心筋梗塞発症率が減少するという報告がある(Ridker PM, NEJM 1997)。また、スタチンでは、心筋梗塞を一度起している症例を対象にした研究で、血中CRP値などの炎症マーカーが高い場合、その後の心疾患の発生率が抑えられたというデータも報告されている(Ridker PM, Circulation 1998)。
最後に川名氏は、「動物実験では、動脈硬化の元になっている悪役の抗原にターゲットを絞った治療、つまりワクチン療法の効果が報告されている。将来的には、重症の動脈硬化症例に対して臨床応用も考えられる」とし、将来の治療法の発展に期待感を示した。
【目次】
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」