第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
近年の疫学調査において、睡眠時間が循環器疾患の関連因子であるとする研究結果が蓄積されつつある。循環器内科医であり、睡眠障害の研究にも長年従事してきた塩見氏は、2000年に愛知医科大学病院において睡眠医療センターを設置。さらに、2008年には睡眠障害全般を専門に診る診療科として、わが国初の「睡眠科」(院内標榜)を開設し、診療を行っている。
講演で塩見氏は、睡眠時無呼吸症候群(SAS)を中心とした睡眠障害と循環器疾患の関連、さらには睡眠障害治療の今後の展望について述べた。
睡眠時無呼吸症候群と循環器疾患
SASは、居眠りにより交通事故や労働災害を引き起こす疾患として広く知られているが、睡眠と循環器疾患との関連という観点においても、注目すべき疾患である。睡眠障害の1つであるSASは、睡眠中に上気道(とくに咽頭いんとう・喉頭こうとう部)の狭窄・閉塞が起こり、10秒以上の呼吸(気流)停止が夜間睡眠中1時間に5回以上起こる疾患である。SASの主な症状はいびきと眠気で、小(狭)顎など頭蓋顔面形態の影響によっても発症するが、肥満者では上気道が脂肪により狭小化していることから、肥満はSASの最大の危険因子とされている。実際にわが国のSAS患者では、7割が肥満であることが知られている。SAS患者では、睡眠中の頻繁な呼吸停止による間欠的低酸素が酸化ストレスを増加させ、動脈硬化を加速し循環器疾患につながると考えられている。また、SAS患者では血液凝固異常が認められ、これにより血栓の形成、血管の閉塞が起こり、脳梗塞、心筋梗塞につながる。さらに、睡眠の質が低下することで、これに起因する睡眠不足や睡眠障害が高血圧や耐糖能に悪影響を及ぼすため、循環器疾患や糖尿病のリスクを高めると考えられている。
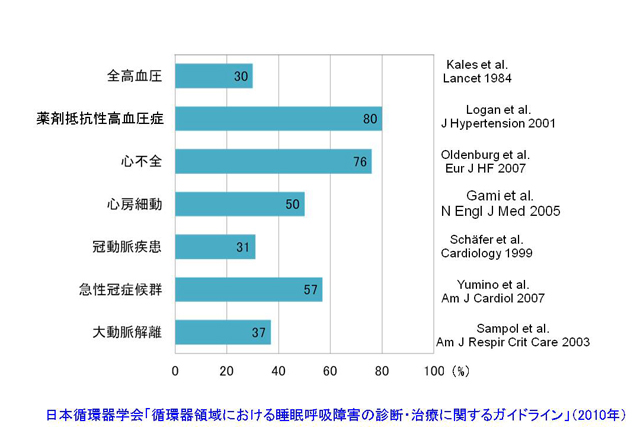
図1 循環器疾患における睡眠時無呼吸症候群の合併頻度
疫学研究においても、循環器疾患患者ではSASの合併頻度が高いことが示されており、とくに薬剤抵抗性高血圧症や心不全患者の70~80%でSASの合併が認められている(図1)。また、高血圧、心房細動、冠動脈疾患、急性冠症候群、大動脈解離患者でも、30~50%でSASの合併が認められる。このようにSASと循環器疾患の関連が深いことが解明されており、「循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン」(日本循環器学会、2010年)においても、閉塞性または中枢性睡眠時無呼吸と循環器疾患との関連が記されている(図2)。
また、SASは循環器疾患以外でも、うつ病、肥満の悪化、夜間頻尿など多岐にわたる臨床症状に影響を及ぼすことが知られている。
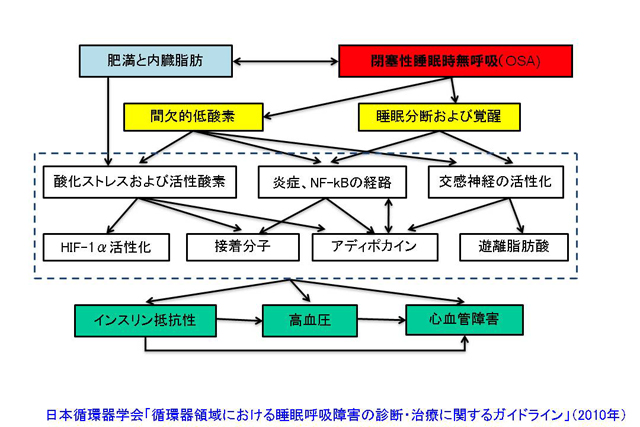
図2 肥満・内臓脂肪と閉塞性睡眠時無呼吸の関連および結果として起こる病態生理
今後の睡眠障害治療における認知行動療法
このようにSASは注意を要する疾患ではあるが、治療法としては、CPAP療法*をはじめとする治療が確立されている。SAS以外の睡眠障害でも、ナルコレプシー、レストレスレッグス(むずむず脚)症候群など、ほとんどの睡眠障害に対して、近年は保険診療が可能となっている。また、2011年には「睡眠障害診療ガイド」(日本睡眠学会)が発刊されるなど、わが国でも本格的な睡眠診療を行える基盤が整備されつつある。
今後のわが国の睡眠障害治療を展望すると、注目すべきは不眠症における認知行動療法(CBTI)の導入である。
CBTIは、心理教育、睡眠衛生教育、刺激制御療法、睡眠制限療法などの複数の技法を組み合わせ、不眠への不安・恐怖感を緩和し、不眠を悪化させる習慣を是正する治療法である(図3)。わが国では不眠症治療は睡眠薬による治療が中心となっているが、睡眠薬治療が奏効する症例は約5割にとどまっている。このような問題から新たな治療法が求められているなか、CBTIは単独療法でも有効であるほか、睡眠薬との併用により睡眠薬の減薬・中止を図る方法の1つとして有効であり、不眠症患者にとって大きな福音となると考えている。
塩見氏は、愛知医科大学病院睡眠科では2010年より外来でのCBTIを始めていることを紹介し、また、CBTIがわが国で保険診療と認められていないことから、早期に保険適応となることへの強い期待を示し、最後に「わが国での睡眠医療の普及に尽力したい」と述べ、講演を締めくくった。
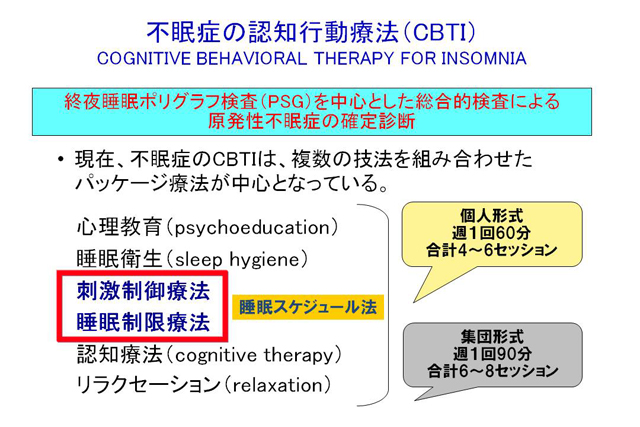
図3 不眠症の認知行動療法
*睡眠の際、鼻にマスクを装着し、そこへCPAP装置から加圧された空気を気道に送り込んで気道の閉塞を防止し、無呼吸を起こさずに睡眠を持続させる治療法
【目次】
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」