第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
わが国において脳卒中は、要介護の原因疾患の第1位となる最も重大な疾患であり、高血圧が最大のリスクファクターとされている。鈴木氏は、「特定健診・特定保健指導では、脳卒中の危険因子とは必ずしも言えない腹部肥満の患者にしか積極的な支援を行わないため、今後は高血圧への対策が不十分となる」と指摘し、腹部肥満に重点を置いた同制度の方針に対して懸念を示した。
要介護の最大の原因疾患は脳卒中
疾病の予防を目指す場合には、甚大な健康被害を及ぼし、かつ予防戦略が確立している疾患に的を絞り、優先順位を明確にして介入する手法が一般的である。私の考えでは、日本人に最大の健康被害を与える疾患は脳卒中にほかならず、その予防のためには血圧のコントロールを最優先で重視すべきと考える。
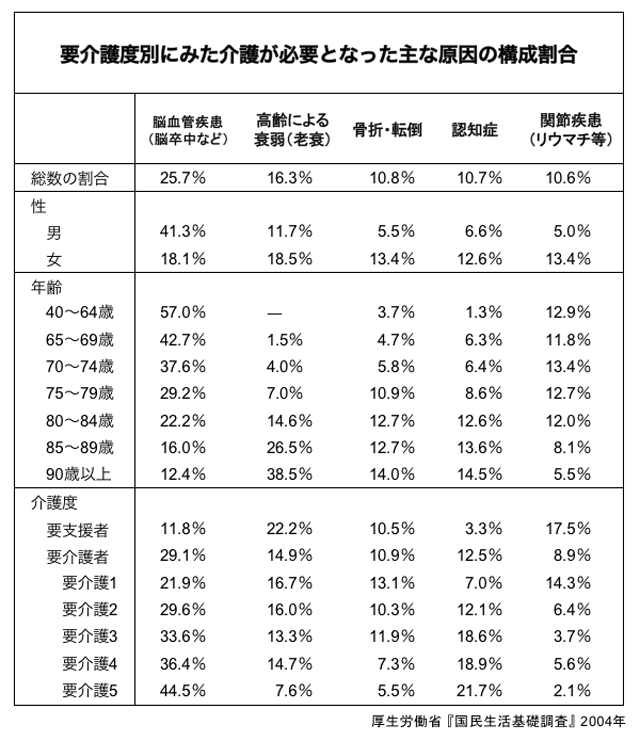
2004年の国民生活基礎調査では、要介護者が介護を受けるきっかけとなった原因疾患を調査している(表)。これによると、脳卒中を含む脳血管疾患が25.7%で第1位に挙げられている。40~64歳では57.0%に達しており、65~74歳の前期高齢者でも約40%を占める。また、要介護度が高い人ほど脳血管疾患を原因としている割合が多い。比較的若いうちに重度の介護状態に陥ると、患者本人の負担も大きいうえ、患者家族を含めた社会的な損失も少なくない。これらの数字に鑑みれば、脳卒中こそが国民の健康にとって最も脅威となる疾患と言える。
高血圧は脳卒中の強力なリスクファクター
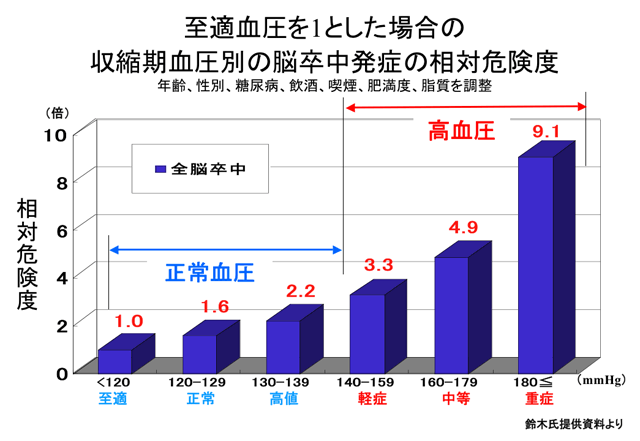
健康診断から3年以内に脳血管疾患を発症した症例について解析を行った秋田県の調査によると、脳卒中の最も大きなリスクファクターは高齢と高血圧であることが明らかになった。50歳未満の脳卒中の発症リスクを1とした場合、80歳以上の発症リスクは14.7倍となる。また、至適血圧群の発症リスクを1とした場合、重症高血圧群の脳卒中発症リスクは9.1倍となる(図)。脳卒中の予防にあたって、年齢は介入できないリスクであるため、まず高血圧患者に対して積極的な介入を行う必要があることは間違いない。
特定健診・特定保健指導では、保健指導を行う診断基準として腹部肥満、糖代謝異常、脂質代謝異常、血圧異常が挙げられている。なかでも腹部肥満が最上位に位置しており、腹部肥満を伴わない場合は糖代謝異常、脂質代謝異常、血圧異常を呈していても保健指導で積極的な支援が行われない。しかし、先述した秋田県の調査では、血圧以外の因子は脳卒中の3年以内の発症リスクを血圧ほど大きく高めないことが明らかになっている。したがって、脳卒中の予防のためには依然として血圧を中心にコントロールするのが合理的である。
保険者へのペナルティが高血圧対策の障害に
このほか本制度では、年齢という脳卒中の最も重要なリスクファクターを有する75歳以上の後期高齢者を健診の対象から除外し、65~74歳の前期高齢者に対しても積極的な支援を行わない方針が既に定められていることが問題点として挙げられる。
さらに問題となるのは、保健指導によるメタボリックシンドローム該当者および予備群への保健指導の成績によって、同じく2008年4月より開始される後期高齢者医療制度に対して保険者が拠出する支援金の負担割合が変動するという仕組みである。これにより、保健指導の成果をあげられない保険者にはペナルティが課される格好となり、より多くの支援金を拠出しなければならなくなる。多くの保険者が厳しい財政状況に直面している昨今、腹部肥満を伴うメタボリックシンドローム予備群の早期発見に邁進せざるを得なくなってしまう。
特定健診・特定保健指導が腹部肥満を最優先に置いているのは、あくまで医療経済的な観点からに過ぎず、決して医学的な観点に基づくものではない。私は指導の中心に高血圧を置くことが望ましいと考えるが、本制度が腹部肥満を有する被保険者を改善できない限りさらなる負担が課される仕組みになっていることで、今後は高血圧への対策が不十分になると懸念する。
※後期高齢者医療制度については、2008年3月時点の内容です。
INDEX
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」